News Summary
Generated by OK AI. Editorially reviewed.- नेपालमा नसर्ने रोगको संख्या तीव्र रूपमा बढ्दै गएको छ र वार्षिक १ लाख ९३ हजारभन्दा बढी जनाको मृत्यु हुने गरेको छ।
- मिर्गौला रोगी हस्तिमाया लिम्बू र रामबहादुर तामाङले मिर्गौला प्रत्यारोपण गराएका छन्, तर उपचार खर्चले आर्थिक संकटमा परेका छन्।
- सरकारले नसर्ने रोगको रोकथामका लागि बहुक्षेत्रीय कार्ययोजना लागु गरेको छ, तर रोकथामभन्दा उपचारमा बढी ध्यान दिइएको छ।
१७ चैत, काठमाडौं। झापाकी ५५ वर्षीया हस्तिमाया लिम्बूको जीवनकथा कुनै फिल्मको स्क्रिप्ट जस्तो लाग्छ। श्रीमान् सम्पर्कविहीन भएपछि दुई छोरीको जिम्मेवारी एक्लै बोक्दै हस्तिमायाले २०७३ सालमा ओमनको गन्तव्य रोजिन्।
ओमनमा हस्तिमायाको दिनचर्या कठिन थियो। बिहान ५ बजेदेखि राति ११ बजेसम्म घरेलु कामदारको रूपमा निरन्तर काम गर्नुपर्ने हुन्थ्यो। ‘सरसफाइ, खाना पकाउने, लुगा धुने सबै काम गर्थें’ हस्तिमाया ती दिन सम्झिंदै भन्छिन्, ‘रात–दिन काम गरिरहँदा शरीर एकदमै दुख्थ्यो। कहिलेकाहीं पेनकिलर खाएर सुत्थें।’
अत्यधिक गर्मीमा पनि हतपत्त पानी पिउन्थिन्। अत्यधिक कामको दबाबले दिसाबपिसाब च्यापेर बस्थिन्। यस्तो बानीले स्वास्थ्यमा गम्भीर असर पर्न थाल्यो। खानामा रुचि घट्यो, ढाड धेरै दुख्न थाल्यो। लगातार वान्ता हुन थाल्यो। एक दिन बेहोस नै भएपछि मालिकले अस्पताल पुर्याए। अस्पतालमा होश खुल्दा सुनेको खबरले उनलाई स्तब्ध पार्यो। हस्तिमायाको दुवै मिर्गौलाले काम गर्न छोडिसकेको थियो।
चार दिनसम्म अस्पतालमा डायलासिस गरेपछि रोजगारदाताले उनलाई नेपाल फर्काइदिए। नेपाल फर्किंदा कोरोना महामारीले थप चुनौती थप्यो। डायलासिस गर्दागर्दै कोरोना संक्रमणले उनको अवस्था झनै जटिल बन्यो।

संघर्ष यतिमै रोकिएन। उनकी बहिनी मिर्गौला दिन तयार भइन्, तर पित्तथैलीमा ढुंगा पाइएपछि पित्तथैली नै निकाल्नु पर्यो। चैत २०८० मा हस्तिमायाको मिर्गौला प्रत्यारोपण सफल भयो। तर अहिलेसम्मको उपचारका लागि ६० लाखभन्दा बढी खर्च भएको उनी सुनाउँछिन्।
‘काम गर्ने घरमा प्रत्येक दिनजसो मासुका परिकार बनाउनुपर्थ्यो। त्यो पनि अत्यधिक तारेको मासु मनपराउँथे’ उनी भन्छिन्, ‘मैले पनि तेलमा तारेको मासु खाँदा मिर्गौलामा असर गरेको जस्तो लाग्छ।’
अहिले बेला–बेलामा उनी फलोअपका लागि त्रिवि शिक्षण अस्पताल पुग्छिन्। ‘अहिले आफूलाई बँचाउनै अरूको भर पर्नुपरेको छ’ हस्तिमायाले दु:खेसो गरिन्, ‘महिनाको औषधि मात्रै १५ हजारको खानुपर्छ।’
झण्डै यस्तै अनुभव छ– काभ्रेका ५२ वर्षीय रामबहादुर तामाङको। उनी काठमाडौं मैजुबहालमा डेरा गरेर भारी बोक्ने काम गर्थे। दैनिक ज्याला–मजदुरी गरेर परिवार पाल्दै आएका उनी बिहान काममा जाने, बेलुका डेरामा फर्कने चक्र चलिरहेको थियो।
‘एक्लै डेरामा बस्ने हुँदा खाना पकाउन अल्छी लाग्थ्यो। बिहान–बेलुका बजारकै खानेकुरा खान्थें’ तामाङ भन्छन्, ‘त्यसको सिधै असर विस्तारै स्वास्थ्यमा देखियो।’
उनका अनुसार बजारमा सजिलै पाइने चिल्लो, तारेका र जंकफूड खानेकुरा खाने बानीले विस्तारै शरीरमा असर पार्दै गयो।
रामबहादुरलाई अस्वाभाविक थकान, शरीर सुन्निने र स्वास्थ्य बिग्रिने समस्या देखिन थाल्यो। अवस्था गम्भीर भएपछि अस्पताल पुगेका रामबहादुरलाई चिकित्सकले मिर्गौला फेल भएको र अन्ततः मिर्गौला प्रत्यारोपण नै गर्नुपर्ने बताए। केही वर्षसम्म उनी डायलासिसकै सहारामा बाँच्न बाध्य भए।
दुई वर्षअघि उनका छोराले मिर्गौला दान गरे। त्यसपछि रामबहादुरको सफल प्रत्यारोपण भयो। तर आर्थिक संकटले भने उनको परिवारलाई सडकमा ल्यायो।
‘बजारमा पाइने धेरै चिल्लो खानेकुरा खान्थें। दुनोट, समोसा, जंकफुड, चाउमिन, मम र तारेको मासु खानेकुरा धेरै खाइन्थ्यो’ रामबहादुर सम्झिन्छन्, ‘त्यही बानीले नै मिर्गौला बिग्रिएको रहेछ।’
रामबहादुरका अनुसार सरकारले मिर्गौला प्रत्यारोपणका लागि ५ लाख रुपैयाँ सहयोग दिएको थियो। तर प्रत्यारोपणपछि लाग्ने औषधि, परीक्षण र अन्य खर्चले एकछेउ पनि लागेन। ‘सरकारले ५ लाख सहयोग दियो, तर त्यसले मात्रै पुगेन’ उनी भन्छन्, ‘घरजग्गा नै बेचेर उपचार गर्नुपर्यो।’
यी उदाहरणले के बताउँछन् ? जनस्वास्थ्यविद् डा. केदार बरालका भनाइमा, ‘रहनसहन र जीवनशैलीमा आएका परिवर्तन जस्ता कारणले नसर्ने रोगको संख्या बढिरहेको देखाउँछ।’
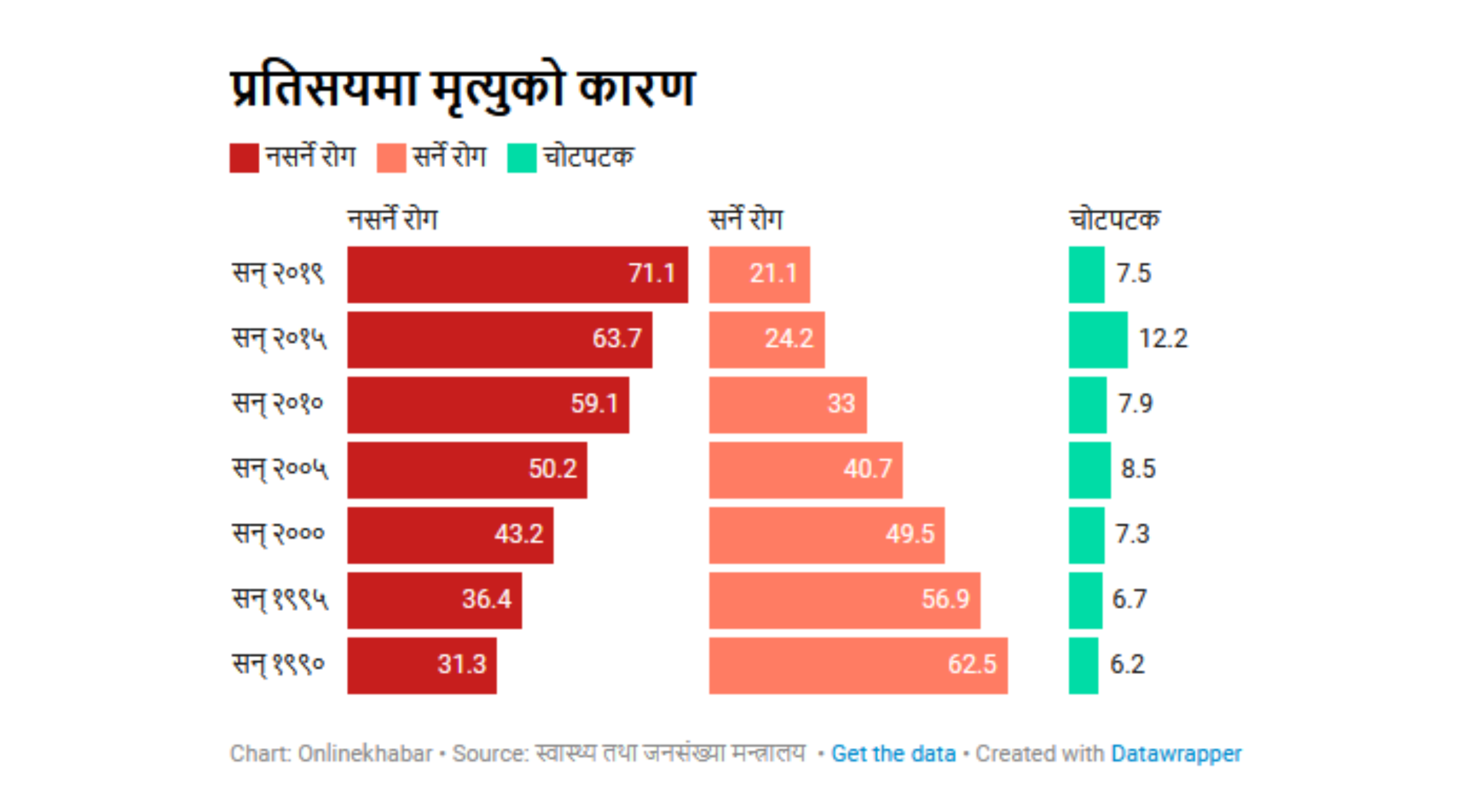
पछिल्लो समयमा खानपान र जीवनशैलीमा आएको परिवर्तनका कारण नसर्ने रोगको जोखिम बढ्दै गएको विशेषज्ञहरूको भनाइ छ। केही दशक अगाडिसम्म मृत्युको प्रमुख कारण सरुवा रोग हुने गर्थ्यो।
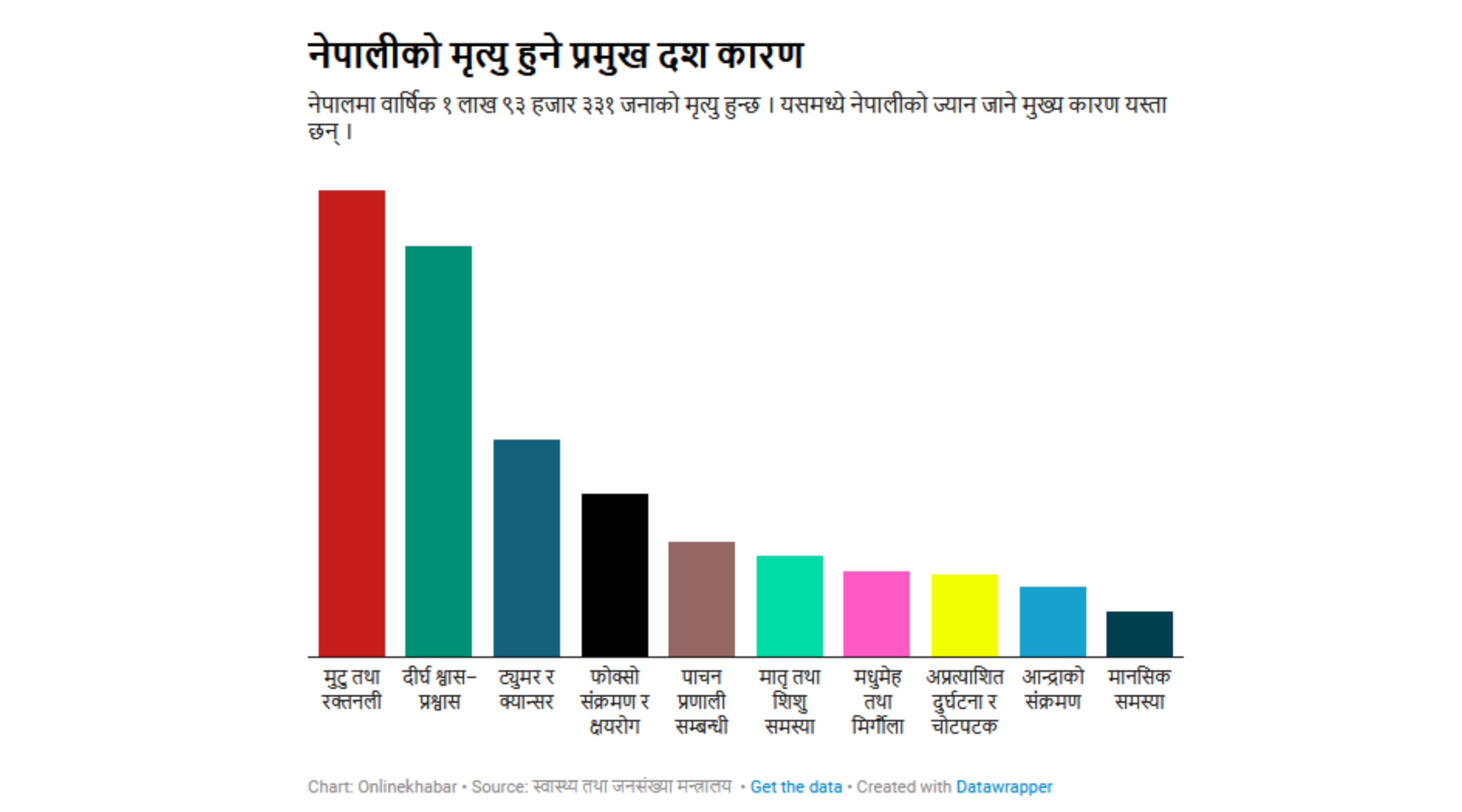
नेपालमा मृत्युको कारण बनेका प्रमुख १० रोगमध्ये ८ वटा नसर्ने रोग छन्। नेपाल ‘बर्डेन अफ डिजिज’ को पछिल्लो तथ्यांक अनुसार नसर्ने रोगले वार्षिक १ लाख ९३ हजार ३३१ जनाको मृत्यु हुन्छ।
मुटु तथा रक्तनली सम्बन्धी रोग नै नेपालीको सर्वाधिक मृत्युको कारण बनेको छ। मुटुरोगको कारण वार्षिक ४६ हजार ३९९ नेपालीको मृत्यु हुन्छ। यसपछि दीर्घ श्वास–प्रश्वास रोगले ४० हजार ७९२ नेपालीलाई अकालमै लैजान्छ।
यस्तै ट्युमर र क्यान्सर रोगले २१ हजार ६५३ नेपालीको मृत्यु हुन्छ। फोक्सो संक्रमण र क्षयरोगका कारण १६ हजार २३९, पाचन प्रणाली सम्बन्धी रोगले ११ हजार ४०६ जना, मातृ तथा शिशुको समस्याका कारण १० हजार ५३ जनाले ज्यान गुमाउँछन्।
यस बाहेक मधुमेह तथा मिर्गौला रोगका कारण ८ हजार ५०३, अप्रत्याशित दुर्घटना र चोटपटकका कारणले ८ हजार ११९, आन्द्राको संक्रमणले ६ हजार ९५९ र मानसिक समस्याका कारण ४ हजार ४४६ जनाको मृत्यु हुने गर्छ।
विज्ञहरूका अनुसार, नसर्ने रोगको मुख्य कारण बदलिंदो खानपान र आधुनिक जीवनशैली हो। पछिल्लो तथ्यांक अनुसार नेपालमा करिब ७१ प्रतिशत मृत्यु नसर्ने रोगकै कारण हुने गरेको छ। विज्ञका अनुसार उच्च रक्तचाप, मुटु तथा रक्तनलीका रोग, मधुमेह, क्यान्सर, दम र मिर्गौला सम्बन्धी समस्या प्रमुख चुनौतीका रूपमा देखिएका छन्।
पाटन स्वास्थ्य विज्ञान प्रतिष्ठानमा कार्यरत चिकित्सा समाजशास्त्री प्रा.डा मधुसूदन सुवेदी नेपालमा पछिल्लो तीन दशकयता नसर्ने रोग तीव्र रूपमा बढ्दै गएको बताउँछन्।
जीवनशैलीमा आएको तीव्र परिवर्तनले रोगको भार बढाएको चिकित्सकहरू बताउँछन्। ‘पहिले दैनिक हिंडडुल, खेतीपाती आदिले गर्दा पर्याप्त शारीरिक श्रम हुन्थ्यो, अहिले मोटरसाइकल र स्कुटर विना काम नचल्ने अवस्था छ’, डा. सुवेदी भन्छन्। शारीरिक निष्क्रियता, व्यायामको कमी र बढ्दो मोटोपनले नसर्ने रोगलाई बढाइरहेको उनको भनाइ छ।
खानपानमा आएको परिवर्तनलाई डा. सुवेदी अर्को मुख्य कारण मान्छन्। बजारमा उपलब्ध चिल्लोयुक्त, प्रशोधित तथा ‘फास्ट फुड’ को अत्यधिक प्रयोग, विषादीयुक्त तरकारी र फलफूलले मुटु, मधुमेह, क्यान्सर जस्ता समस्या बढाएको डा. सुवेदी बताउँछन्।
‘हामीले बजारमा भएका स्वस्थ खाना खाएको ठान्छौं, तर त्यसमा भएको विषादीयुक्त खानेकुराले हामीलाई दिनदिनै मारिरहेको छ’, डा. सुवेदी भन्छन्।
वरिष्ठ मुटुरोग विशेषज्ञ डा. राजेन्द्र कोजु अहिले बजारमा पाइने धेरैजसो खानेकुरामा चिल्लो पदार्थको मात्रा अत्यधिक हुने गरेको बताउँछन्। यस्ता परिकार लामो समयसम्म सुरक्षित राख्न विभिन्न प्रकारका प्रिजर्भेटिभ पनि प्रयोग गरिन्छन्। तेलमा तारेका तथा फ्रोजन परिकारहरू दैनिक खानामा समावेश हुँदा शरीरमा ट्रान्सफ्याटको मात्रा विस्तारै बढ्दै जाने गरेको डा. कोजु बताउँछन्।
ट्रान्सफ्याटयुक्त (नराम्रो चिल्लो) खानेकुराले स्वास्थ्यमा समस्या एकै दिनमा देखिंदैन। तर वर्षौंसम्मको खानपानले क्रमशः गम्भीर स्वास्थ्य समस्या निम्त्याउँछ।
डा. कोजुका अनुसार ट्रान्सफ्याटले शरीरमा कोलेस्ट्रोल बढाउने, उच्च रक्तचाप, मधुमेह र मोटोपन लगायत समस्या ल्याउँछ। यी सबै कारकतत्वले मुटु, मिर्गौला र मस्तिष्क लगायत रोगको जोखिम बढ्ने उनको भनाइ छ।
अहिले हाम्रो भान्सादेखि बजारका प्याकेटबन्द परिकारसम्ममा चिल्लो पदार्थयुक्त खानेकुराको प्रयोग बढ्दो छ। बिस्कुट, कुकिज, समोसा, चिप्स, केक, पिज्जा, मोमो जस्ता परिकार धेरैका लागि दैनिक खानाको हिस्सा बनिरहेका छन्।
डा. कोजुका अनुसार यसमा रहेको चिल्लो पदार्थले विस्तारै मुटु र रक्तनलीलाई क्षति पुर्याउँदै जान्छ। ‘यो तुरुन्त देखिने समस्या होइन, तर दीर्घकालमा मुटुको स्वास्थ्यका लागि मौन विषसरह हुन सक्छ’, डा. कोजु भन्छन्।
विपन्न नसर्ने रोग खर्च पाँच वर्षमा दोब्बर
नसर्ने रोगले बिरामीको भार तीव्र बढिरहेको सरकारी तथ्यांकले नै देखाउँछ। सरकारले विपन्न नागरिक औषधि उपचार कार्यक्रममा अन्तर्गत कडा रोग लागेका बिरामीलाई आर्थिक सहुलियत दिने गरेको छ। जसमा क्यान्सर, मुटु, डायलासिस र मिर्गौला प्रत्यारोण, पार्किन्सन्स्, अल्जाइमर्स, हेड इन्जुरी, स्पाइनल इन्जुरी र सिकलसेल एनिमिया रोग समावेश छन्।
स्वास्थ्य सेवा विभागको तथ्यांक अनुसार विपन्न नागरिक औषधि उपचार कार्यक्रम अन्तर्गत रहेर आ.व २०७७/७८मा क्यान्सर रोग लागेका १५ हजार १८७ जनाले सेवा लिएका थिए। तर सो संख्या पाँच वर्षमा बढेर (२०८१/८२ मा) २८ हजार ६७८ पुग्यो। त्यसैगरी मुटु रोगमा सेवा लिने पनि पाँच वर्षमा दोब्बरले बढे। २०७७/७८ मा ४ हजार ४१८ जनाले सेवा लिएकोमा २०८१/८२ मा ८ हजार ९२६ पुग्यो।
त्यसैगरी, २०८१/८२ मा विपन्न कार्यक्रम अन्तर्गत १२ हजार ७२ मिर्गौला रोगीले सेवा लिएका थिए। जबकि २०७७/७८ मा ७ हजार १४१ बिरामी थिए।
समग्रमा हेर्दा विपन्न कार्यक्रम मार्फत २०७७/७८ मा २९ हजार ४९८ (सबै कडा रोग) सेवा लिएका थिए। तर पाँच वर्षमा दोब्बर भन्दा बढीले सेवा लिएको स्वास्थ्य सेवा विभागको तथ्यांकले देखाउँछ। २०८१/८२ मा मात्रै ५३ हजार ५७७ जना बिरामीले सेवा लिएका छन्।
यस्तै, पाँच वर्षमा विपन्न वर्गका नागरिकका उपचारको खर्चको भार पनि दोब्बरले बढेको छ। आ.व २०७७/७८ मा २ अर्ब १४ करोड खर्च सरकारले व्यहोरेको थियो। पाँच वर्षमा खर्च भार बढेर ४ अर्ब ४२ करोड पुगेको थियो।
अहिले उक्त सेवा स्वास्थ्य बीमा बोर्ड अन्तर्गत दिन थालिएको छ। वैशाखयता मात्रै कडा रोगका ४६ हजार ६९६ विपन्न वर्गले सेवा लिएको बोर्डको तथ्यांक छ। त्यसैगरी बीमाबाट नसर्ने रोगको सेवा लिने दर बढ्दो देखिन्छ।
बोर्डका सूचना अधिकारी विकेश मल्लका अनुसार बीमा मार्फत सेवा लिने धेरै बिरामी उच्च रक्तचाप, मधुमेह र क्यान्सर जस्ता नसर्ने रोगका छन्। मल्लका अनुसार बोर्डमा प्राप्त हुने दाबी तथ्यांकको विश्लेषण गर्दा नसर्ने रोगको सेवा लिने प्रवृत्ति उल्लेख्य रूपमा देखिएको छ। बीमाबाट सबैभन्दा बढी दाबी हुने प्रमुख १० रोगको सूचीमा नसर्ने रोगको हिस्सा आधा छ।
पछिल्लो समय नसर्ने रोगका बिरामी संख्या मात्र बढिरहेको छैन, यसले स्वास्थ्य प्रणालीमा आर्थिक भार पनि बढाउँदै लगेको छ। ‘पछिल्ला वर्षहरूमा नसर्ने रोगका बिरामीहरू बढिरहेका छन्। त्यससँगै स्वास्थ्य बीमा प्रणालीमा पनि यसको आर्थिक भार बढ्दो रूपमा देखिएको छ’, मल्ल भन्छन्।
नसर्ने रोगका उपचारका लागि नागरिकले आफ्नै खल्तीबाट गर्ने खर्च ४० प्रतिशत छ। मधुमेह, मिर्गौला, क्यान्सर, उच्च रक्तचाप, मुटुरोग जस्ता दीर्घकालीन रोगको भार तीव्र रूपमा बढ्दा स्वास्थ्य प्रणालीमाथि दीर्घकालीन आर्थिक बोझ थपिरहेको विज्ञ बताउँछन्।
नेपालमा कुल स्वास्थ्य खर्चको करिब एकतिहाइ हिस्सा नसर्ने रोगकै उपचारमा खर्च हुन थालेको स्वास्थ्य अर्थशास्त्री घनश्याम गौतम बताउँछन्। ‘नसर्ने रोग दीर्घकालीन प्रकृतिका हुन्छन्। त्यसैले उपचार खर्च पनि लामो समयसम्म निरन्तर लाग्छ’ गौतम भन्छन्, ‘यसले व्यक्तिगत खर्च मात्र होइन, सरकारको खर्च पनि बढाउँदै लैजान्छ।’
सरकारी तथ्यांक अनुसार नसर्ने रोगको उपचारका लागि एकपटक स्वास्थ्य सेवा लिन जाँदा औसतमा नागरिकले करिब २७ हजार रुपैयाँसम्म खर्च गर्ने गरेका छन्। यस्तो खर्चले दीर्घकालमा परिवारको आर्थिक अवस्थालाई समेत कमजोर बनाउने जोखिम रहेको गौतमको भनाइ छ।
स्वास्थ्य उपचार खर्चकै कारण हरेक वर्ष ५ लाखभन्दा बढी नागरिक गरिबीको रेखामुनि धकेलिन्छन्। ‘संक्रामक वा महामारी जस्तो रोगमा केही समय खर्च लागे पनि फेरि सामान्य अवस्थामा फर्किन सक्छ’ स्वास्थ्य अर्थशास्त्री गौतम भन्छन्, ‘तर नसर्ने रोग भने निरन्तर बढ्ने प्रकृतिको हुन्छ। त्यसैले समयमै रोकथाममा ध्यान नदिए स्वास्थ्य प्रणाली झन् मँहगो बन्दै जान्छ।’
गौतमका अनुसार जीवनशैली, अस्वस्थ खानपान र बढ्दो प्रशोधित (प्रोसेस्ड) खाद्य पदार्थको प्रयोगले नसर्ने रोगको जोखिम बढाइरहेको छ।
गौतमको भनाइमा चिनी धेरै भएका पेय, ट्रान्स फ्याट भएका खाद्य पदार्थ र अल्ट्रा–प्रोसेस्ड फुडको उपभोग बढ्नु नसर्ने रोगका कारकतत्व मध्ये एक हो।
मुटुरोग विशेषज्ञ डा. भगवान कोइरालाका अनुसार नेपालीमा रोग लागिसकेपछि मात्रै उपचारमा ध्यान दिने प्रवृत्ति हावी रहेको बताउँछन्। रोग लागेपछि ठूलो खर्च गरेर उपचार गर्नु भन्दा रोग लाग्नै नदिने वा शुरुमै पहिचान गरेर नियन्त्रण गर्ने नीति अपनाउनु बुद्धिमानी हुने डा. कोइरालाको भनाइ छ।
डा. कोइराला सरकारले अब उपचारभन्दा पनि रोकथाममा लगानी गर्नुपर्ने बताउँछन्। डा. कोइराला भन्छन्, ‘मानिसले बेला–बेला स्वास्थ्य परीक्षण र जीवनशैली सुधार गर्दा रोग लाग्दैन। तर रोग लागेपछि उपचार खर्चकै कारणले मानिसले खेतबारी समेत बेच्नुपर्ने वा उपचार खर्च नभएर मर्नुपर्ने अवस्था छ।’

प्रदूषण र जंकफुडले फैलाएको रोगको जालो
विशेषज्ञका अनुसार धूम्रपान, असन्तुलित खानपान, शारीरिक निष्क्रियता, मोटोपना र तनाव जस्ता कारणले नसर्ने रोगको जोखिम झन् बढ्दै गएको छ।
धुलिखेल अस्पतालका वरिष्ठ मुटुरोग विशेषज्ञ डा. राजेन्द्र कोजुका अनुसार पछिल्लो समय जीवनशैलीमा आएको नकारात्मक परिवर्तनले मुटुका बिरामीको संख्या तीव्र रूपमा बढिरहेको छ।
मुटु सम्बन्धी रोगमध्ये हृदयघात सबैभन्दा घातक समस्या बनेको डा. कोजु बताउँछन्। ‘मुटु सम्बन्धी रोगका कारण हुने मृत्युमध्ये करिब ७० प्रतिशत हृदयघातका कारण हुन्छ’ डा. कोजु भन्छन्, ‘आजभोलि युवावस्थामै हृदयघातका घटना देखिन थालेका छन्। जसको मुख्य कारण धूम्रपान हो।’ जनचेतना बढे पनि धूम्रपान त्याग्ने प्रवृत्ति अपेक्षाअनुसार नदेखिएको उनको भनाइ छ।
मुटु तथा रक्तनलीको समस्याले मस्तिष्कघात (स्ट्रोक)को जोखिम पनि बढाइरहेको चिकित्सकहरू बताउँछन्। वीर अस्पतालका न्युरोसर्जन डा. राजीव झाका अनुसार अहिलेको दरमा स्ट्रोकका बिरामी बढ्दै जाने हो भने आगामी ८–१० वर्षभित्र मृत्युको प्रमुख कारण बन्ने सम्भावना छ। उच्च रक्तचाप, मुटुका रोग, धूम्रपान, मदिरा सेवन र मोटोपना स्ट्रोकका प्रमुख जोखिम कारक मानिन्छन्।
छाती रोग विशेषज्ञ डा. राजु पंगेनीका अनुसार दीर्घ श्वासप्रश्वास सम्बन्धी रोगमध्ये सीओपीडी, दम र आस्थमाले ९० प्रतिशतभन्दा बढी बिरामीलाई प्रभावित पारेको छ।
पंगेनीका अनुसार दीर्घ श्वासप्रश्वास सम्बन्धी समस्यामा फोक्सो र श्वासनली सुन्निने तथा खुम्चिने हुन्छ। जसका कारण सास फेर्न गाह्रो हुने, खोकी लाग्ने, स्वाँ–स्वाँ हुने, छाती कस्सिने र भारी हुने जस्ता लक्षण देखिन्छन्। धूम्रपान र वायु प्रदूषण दम रोगका प्रमुख कारण हुन्। बाल्यकालमा भएको श्वासप्रश्वास सम्बन्धी संक्रमणले पनि पछि गएर दम रोग निम्त्याउने गर्छ।
डा. पंगेनीका अनुसार विशेषगरी ४० वर्षभन्दा माथिका व्यक्तिमा वंशाणुगत दम बढी देखिन्छ। वृद्धवृद्धामा चुरोट, बिंडी सेवन तथा वायु प्रदूषणका कारण सीओपीडी अर्थात् बुढ्यौलीमा देखिने दीर्घ श्वासप्रश्वास समस्या हुने जोखिम उच्च रहेको डा. पंगेनी बताउँछन्।
‘वर्तमान जीवनशैली र वातावरणीय प्रदूषणले मानिसको रोग प्रतिरोधात्मक क्षमतामा ह्रास आएको छ’ डा. पंगेनी भन्छन्, ‘मिसावटयुक्त हावापानी र अस्वस्थकर खानपानका कारण मानिसको स्वास्थ्य दिन प्रतिदिन कमजोर बन्दै गएको छ।’
क्यान्सर विशेषज्ञ डा. विवेक आचार्यका अनुसार खराब खानपान, असन्तुलित दिनचर्या र अस्वस्थ रहनसहनका कारण शरीरका कोषिकाहरूमा अनियन्त्रित वृद्धि भई क्यान्सरको जोखिम बढ्छ। ‘खराब जीवनशैलीका कारण शरीरका कोष तथा कोषिकामा असामान्य वृद्धि हुन्छ, जसबाट गिर्खा बनेर क्यान्सर विकास हुन सक्छ’, डा. आचार्य भन्छन्।
वातावरणीय प्रदूषण, धुलो–धुवाँ र रासायनिक पदार्थको सम्पर्कले पनि क्यान्सरको जोखिम बढाउँछ। विशेषगरी प्याकेजिङ खाना, जंकफुड तथा प्रशोधित खाद्य पदार्थको बढ्दो प्रयोगले क्यान्सरको जोखिम बढाएको डा. आचार्य बताउँछन्।
आचार्यका अनुसार अत्यधिक मासु, नियमित जंकफुड, तारेको, भुटेको तथा पोलेको खानेकुरा बढी खाने व्यक्तिमा पाचन नलीको क्यान्सरको जोखिम बढी हुन्छ।
‘दिनभरि एकैठाउँमा बसेर काम गर्ने र शारीरिक गतिविधि कम हुने व्यक्तिमा पनि क्यान्सरको जोखिम बढ्छ’ आचार्य भन्छन्, ‘क्यालोरी खर्च नहुँदा मोटोपना र त्यससँगै क्यान्सरको सम्भावना पनि बढ्छ।’
पछिल्लो समय नेपालीको खानपान शैली परिवर्तन हुँदै गएको छ। पहिले घरमै तयार पारिने शुद्ध खाना खाने चलन भए पनि अहिले बजारका प्रशोधित तथा अस्वस्थ खानेकुरा बढी प्रयोग हुन थालेको छ।
ग्यास्ट्रोएन्टेरोलोजिस्ट डा. भूपेन्द्रकुमार बस्नेतका अनुसार बजारका धेरै खानेकुरामा लामो समय प्रयोग भएको तेलले पाचन प्रणालीमा समस्या ल्याउनेदेखि क्यान्सरको जोखिम बढाउँछ।
डा. बस्नेतका अनुसार तरकारीमा प्रयोग हुने विषादी, फलफूल पकाउन वा लामो समय सुरक्षित राख्न प्रयोग गरिने रसायनले पनि स्वास्थ्यमा प्रत्यक्ष असर पारिरहेको छ।
‘पाचन प्रणालीका धेरै समस्या समयमै पहिचान हुँदैनन्’ डा. बस्नेत भन्छन्, ‘कतिपय अवस्थामा रोग पहिचान भए पनि उपचार जटिल हुने भएकाले मृत्युदर बढिरहेको छ।’
मिर्गौला रोग पनि गम्भीर जनस्वास्थ्य समस्या बन्दै गएको छ। विशेषज्ञ चिकित्सकका अनुसार मधुमेह, उच्च रक्तचाप, मोटोपन र नियमित रूपमा दुखाइ कम गर्ने औषधि सेवन गर्ने व्यक्तिमा मिर्गौला फेल हुने जोखिम बढी हुन्छ।
अध्ययन अनुसार मधुमेह भएका ७० देखि ८० प्रतिशत व्यक्तिमा १०–१५ वर्षभित्र मिर्गौला फेल हुने जोखिम रहन्छ।
वंशाणुगत, खानपान र जीवनशैलीका कारण देखिने मिर्गौला बिग्रिने कारण हुन्। मिर्गौला रोग विशेषज्ञ डा. ऋषिकुमार काफ्लेका अनुसार एकपटक मिर्गौला फेल भएपछि पूर्ण रूपमा निको पार्न सकिंदैन। यस्तो अवस्थामा बिरामीसँग मिर्गौला प्रत्यारोपण वा नियमित डायलासिस मात्र विकल्प हुन्छ।
यद्यपि प्रत्यारोपण सबैका लागि सहज र सुलभ नहुँदा धेरै बिरामी जीवनभर डायलासिसमा निर्भर रहनुपर्ने अवस्था छ जुन जनस्वास्थ्यका लागि ठूलो चुनौती बनेको डा. काफ्ले बताउँछन्। जीवनभर उपचारमा रहनुपर्ने हुँदा कतिपय बिरामीले घरखेत नै बेच्नुपर्ने हुन्छ।
नेपालमा प्रत्येक वर्ष करिब तीन हजार नयाँ मिर्गौला बिरामी थपिने अनुमान गरिएको छ। ‘मिर्गौला प्रत्यारोपणको प्रतीक्षामा हजारौं बिरामी छन्’ डा. काफ्ले भन्छन्, ‘तर वार्षिक रूपमा दुई सयभन्दा बढीको प्रत्यारोपण सम्भव छैन, जसका कारण धेरै बिरामी प्रतीक्षामै मृत्युको मुखमा पुग्न बाध्य छन्।’

सरकारको रोकथामभन्दा उपचार केन्द्रित नीति
स्वास्थ्य तथा जनसंख्या मन्त्रालयको नीति योजना तथा अनुगमन महाशाखा प्रमुख डा. चुम्मन लाल दास नसर्ने रोग महामारी जसरी नै अगाडि नै बढिरहेको बताउँछन्। उनका अनुसार सरकारले नसर्ने रोगहरूको रोकथाम र नियन्त्रणका लागि बहुक्षेत्रीय कार्ययोजना (सन् २०२१–२०२५ सम्म) लागू गरिएको कार्ययोजनाको म्याद सकिएको छ।
२०२६ देखि २०३० सम्मका लागि नयाँ रणनीति निर्माण गर्ने प्रक्रिया अघि बढाइएको छ। नयाँ कार्ययोजनाको कार्यान्वयनले नसर्ने रोगको प्रकोपलाई कम गर्छ भन्ने आशा छ। तर, यसको रोकथामका लागि सबै तह र निकायहरू जिम्मेवार हुनुपर्ने डा. दासको भनाइ छ।
कार्ययोजनाले मुटु रोग, क्यान्सर, मधुमेह र श्वास–प्रश्वास सम्बन्धी दीर्घ रोगबाट हुने समग्र अल्पायु मृत्युदरमा सन् २०३० सम्ममा ३३ प्रतिशतले कमी ल्याउने लक्ष्य लिएको छ।
नसर्ने रोगहरू स्वास्थ्य प्रणालीले नधान्ने हिसाबले बढिरहेका छन्। जसको रोकथाम तथा नियन्त्रणका लागि बहुक्षेत्रीय नेतृत्व र पैरवी अनि साझेदारको साथ–सहयोग आवश्यक रहेको मन्त्रालयका अधिकारी बताउँछन्।
नसर्ने रोगको मुख्य कारण स्वास्थ्य क्षेत्रभन्दा बाहिर रहेको उल्लेख गर्दै बहुक्षेत्रीय सहकार्य अपरिहार्य रहेको स्वास्थ्य सचिव डा. विकास देवकोटा बताउँछन्। ‘नसर्ने रोगका करिब ८० प्रतिशत कारण स्वास्थ्य क्षेत्रभन्दा बाहिरका तत्वसँग सम्बन्धित छन्’ उनी भन्छन्, ‘वातावरणीय प्रदूषण, रासायनिक पदार्थ, फोहोर व्यवस्थापन, कीटनाशक वस्तु जस्ता विषयमा अन्य मन्त्रालय र निकायसँग जोडिएका छन्।’
देवकोटाका अनुसार अघिल्लो कार्ययोजनाले बहुक्षेत्रीय अवधारणा समेट्ने प्रयास गरे पनि व्यावहारिक कार्यान्वयनमा पर्याप्त सफलता हासिल हुनसकेन। अबको कार्ययोजनामा विभिन्न मन्त्रालय र सरोकारवाला निकायलाई नीति, स्रोत र कार्यक्रम मार्फत स्पष्ट योगदान गर्न सक्ने गरी रणनीति तयार गरिने डा. देवकोटाको भनाइ छ।
‘स्वास्थ्य क्षेत्र मात्र जिम्मेवार ठानेर हुँदैन, अन्य क्षेत्रहरूले पनि आफ्ना नीति, लगानी र अभ्यास मार्फत स्वास्थ्यमा नकारात्मक असर पार्ने कारण न्यूनीकरण गर्नुपर्छ’, डा. देवकोटा भन्छन्।
जनस्वास्थ्यविद् डा. केदार बराल नसर्ने रोग भनेको जीवनशैलीसँग सम्बन्धित भएकाले जीवनशैली सुधार गरेर मात्रै त्यसलाई न्यून गर्न सकिने बताउँछन्। ‘सरकार नसर्ने रोगको उपचारमा केन्द्रित भएको देखिन्छ। तर, रोकथाममुखी जीवनशैली सुधारका लागि कदम चाल्नुपर्छ’ डा. बरालले भने, ‘जीवनपद्धति, खानपानका तौरतरिकामा परिवर्तन ल्याउन जनस्तरमा चेतना वृद्धि गर्नुपर्छ।’
त्यसैगरी अर्का जनस्वास्थ्यविद् डा. शरद वन्तका अनुसार नसर्ने रोग जस्तो समस्या स्वास्थ्य क्षेत्र एक्लैले मात्रै सम्बोधन गर्न सक्दैन। यसका लागि अन्य थुप्रै क्षेत्रसँग सहकार्य हुन जरूरी छ। यसमा अन्य क्षेत्रको प्रभावकारी संयोजन हुन नसक्दा भयावह अवस्था आइसकेको छ। ‘एक त नीति बन्न सजिलो छैन, अर्को बनिसकेको नीतिलाई पनि कार्यान्वयन गर्न सकिएको छैन’, डा. वन्त भन्छन्।
नेपालमा नसर्ने रोग तीव्र रूपमा बढ्दै गएको बताउँदै यसलाई ‘महामारी जस्तै अवस्था’ मा पुगेको जनस्वास्थ्यविद् डा. रिता थापा बताउँछिन्।
डा. थापाका भनाइमा, कारणहरू हाम्रै हातमा छन्। हाम्रो जीवनशैलीसँग जोडिएका कुरा छन्। हाम्रो आनीबानी, रहनसहन, कलिलैमा सुर्तीजन्य पदार्थको प्रयोग, व्यायाम नगर्दाको परिणाम हो।

‘कलिलै उमेरका बालबालिकाले सुर्तीजन्य पदार्थ, मद्यपान सेवन गर्छन्। अभिभावकले स–साना केटाकेटीलाई खाजामा जंगफुड दिन्छन्’ डा. थापा भन्छिन्, ‘शारीरिक परिश्रम कम हुँदा र अत्यधिक तनावले नसर्ने रोगको भार बढिरहेको छ।’
नसर्ने रोगको उपचारमा सरकारले धेरै खर्च गर्दै आएको तर रोकथाममा पर्याप्त ध्यान नदिएको डा. थापाको बुझाइ छ। थापाका अनुसार नसर्ने रोग नियन्त्रणको सबैभन्दा प्रभावकारी उपाय रोकथाम र स्वास्थ्य प्रवर्धन हो। किशोर अवस्थादेखि नै धूम्रपान, मदिरा सेवन र जंक फूड खाने बानी शुरु हुने भएकाले विद्यालय तहबाटै स्वस्थ जीवनशैली सम्बन्धी शिक्षा आवश्यक छ।
विकसित देशहरूले यस्ता रोग नियन्त्रणतर्फ प्रगति गरिरहेका बेला नेपाल जस्ता विकासोन्मुख मुलुकमा भने नसर्ने रोग महामारीको रूपमा फैलिइरहेको छ।
सरकारले रोकथामभन्दा उपचारमा बढी ध्यान दिइँदा समस्या झन् जटिल बनेको चिकित्सा समाजशास्त्री प्रा.डा मधुसूदन सुवेदी बताउँछन्। अब नसर्ने रोगको स्क्रिनिङ, जनचेतना र प्रारम्भिक रोकथाममा राज्यले लगानी बढाउनुपर्ने डा. सुवेदीको भनाइ छ।
त्यसैगरी नसर्ने रोग बढ्नुमा धूम्रपान, अस्वस्थ खानपान र निष्क्रिय जीवनशैली जस्ता कारक महत्त्वपूर्ण रहेको भन्दै डा. दास भन्छन्, ‘अत्यधिक चिनी भएको पेयपदार्थ, सुर्ती र मदिराजन्य पदार्थमा कर नबढाएसम्म नसर्ने रोगलाई कम गर्न सकिंदैन।’
स्वास्थ्य अर्थशास्त्री घनश्याम गौतम सरकारले स्वास्थ्य समस्या बढेपछि मात्र उपचारमा खर्च बढाउने भन्दा जोखिम घटाउने नीति अपनाउनु दीर्घकालीन रूपमा प्रभावकारी हुने तर्क पेश गर्छन्। गौतम भन्छन्, ‘सरकारले उपचारमा मात्र ध्यान दिने भन्दा रोकथाममा लगानी गर्न सके स्वास्थ्य र अर्थतन्त्र दुवैका लागि लाभदायक हुन्छ।’















.jpg)











%20-%20Copy.jpg)



.jpg)













प्रतिक्रिया 4