
२२ असार, काठमाडौं । सरकारले ‘कोरोना संक्रमण नियन्त्रण भइसकेको’ दाबी गर्दागर्दै नेपालमा कोभिड–१९ संक्रमणको दोस्रो लहर फैलियो । ‘कोरोना केही होइन’ भन्ने आत्मरतिमा रमाएका प्रधानमन्त्री केपी शर्मा ओलीको आत्मविश्वास र उनकै बोलीअनुसार निर्देशित भएको स्वास्थ्य प्रणालीलाई दोस्रो लहरले पाठ मात्र सिकाएन, ठूलो जनधनको क्षति गरायो ।
राज्यको लापरबाहीकै कारण हजारौं नागरिक संक्रमित भए, जसमध्ये कतिपयले उपचार नपाएर ज्यान गुमाए । रोजगार/व्यवसाय गुमाउनेदेखि मानसिक स्वास्थ्यमा समस्या आएर आत्महत्या गर्नेहरूको यकिन तथ्यांक अझै आइसकेको छैन ।
स्वास्थ्य तथा जनसंख्या मन्त्रालयको तथ्यांक अनुसार महामारीको दोस्रो लहर अप्रिल १ यता साढे ३ लाखभन्दा धेरै मानिस संक्रमित भएका छन् भने करीब ६ हजारको मृत्यु भएको छ । दोस्रो लहरमा मृत्युदर करिब १.७ प्रतिशत देखिन्छ ।
दोस्रो लहर नियन्त्रणमा आउँदासम्म मृत्युदर २ प्रतिशत हाराहारीमा हुने विश्लेषण जीवाणु वैज्ञानिक डा. सुदीप खड्काको छ । जबकी दोस्रो लहर शुरू हुनुअघि मृत्युदर १ प्रतिशत हाराहारी थियो । दोस्रो लहरमा मृत्युदरमा शतप्रतिशत वृद्धि भएको भन्दै डा. खड्का भन्छन्, ‘यो निकै भयावह स्थिति हो किनकि अधिकांश मृत्यु उपचार अभावले भएको थियो ।’
विज्ञहरूले दोस्रो लहरको चेतावनी दिंदादिंदै नेपालले किन भयावह अवस्था भोग्नुपर्यो ? कोरोना महामारीसँग लड्न पूर्वतयारीका लागि पर्याप्त समय पाएर पनि नेपाल कहाँ चुक्यो ? विज्ञहरूले फेरि तेस्रो लहर आउने चेतावनी दिइरहेका छन्, तेस्रो चरणमा भयावह अवस्था आउन नदिन सकिन्न ? सकिन्छ भने त्यसका लागि नगरी नहुने कामहरू के–के हुन् ? यसको लेखाजोखा गर्ने बेला भएको छ ।
दोस्रो लहर फैलाउने मुख्य ‘फ्याक्टर’
भारतले फेब्रुअरी २४ मा सात दिनको तथ्यांक विश्लेषण गर्दा प्रति १० लाख जनसंख्यामा १० जना संक्रमित भेटिएको रिपोर्ट सार्वजनिक गर्यो, जुन महामारी बढ्दैछ भन्ने संकेत थियो । त्यसको ४६ दिनपछि अर्थात् ११ अप्रिलमा नेपालमा पनि प्रति १० लाख जनसंख्यामा १० जनामा संक्रमण देखिएको छ ।
यही ४६ दिनमा सरकारले गरेको बेवास्ता र देखाएको अकर्मण्यता दोस्रो लहरमा क्षति गराउने मुख्य फ्याक्टर भएको जनस्वास्थ्यविज्ञहरू बताउँछन् । उनीहरूका अनुसार भारतमा दोस्रो लहर शुरू भएको संकेत मिल्नासाथ नेपालले रोकथामका लागि द्रुत गतिमा काम गर्नुपथ्र्यो । सीमा नाकामा कडा निगरानी गर्ने, परीक्षण गरेर मात्र आउन दिने जस्ता बन्दोबस्त गर्नुपर्थ्यो भने देशभित्र संक्रमण देखिएका ठाउँहरूमा समुदायस्तरमा परीक्षण गर्नुपर्थ्यो ।
सरकारले त्यसो गरेन । दैनिक पहिचान हुने संक्रमितको संख्या पाँच हजार आसपास पुगेपछि वैशाख तेस्रो साताबाट जिल्ला–जिल्लामा निषेधाज्ञा लगाउन थाल्यो । ‘समुदायस्तरमा संक्रमण फैलिनुअघि रोकथाम नगरी एकाएक निषेधाज्ञा गर्नु नै सरकारको ठूलो कमजोरी थियो’ स्वास्थ्य सम्बन्धी तथ्यांक अध्ययनमा रुचि राख्ने पपुलेसन हेल्थका वैज्ञानिक डा. विशाल भण्डारी भन्छन् ।
जनस्वास्थ्यविद् डा. शरद वन्त दोस्रो लहर शुरू हुनुअघि राज्य सञ्चालक र राजनीतिक दलहरूले आत्मघाती कदम चालेको कारण दोस्रो लहरमा क्षति बढेको बताउँछन् । गलत समयमा चालिएको गलत राजनीतिक कदम कोरोनाभाइरसभन्दा खतरनाक हुने भन्दाभन्दै राज्यले लापरबाही गरेको भन्दै उनी भन्छन्, ‘दोस्रो लहरअघि भएका लापरबाही नै ठूलो क्षतिको जिम्मेवार हो ।’
भारतको अप्रिलदेखि मे १० सम्म डेढ महीनाको तथ्यांक विश्लेषण गर्दा प्रति १० लाख जनसंख्यामा अप्रिल १ मा ५० केस थियो र यो सङ्ख्या दोब्बर हुन १० दिन लाग्यो । त्यसैगरी १०० बाट २०० हुन २४ दिन लाग्यो । नेपालमा भने ५० बाट १०० हुन पाँच दिन लाग्यो । १०० बाट २०० हुन ७ दिन लाग्यो । यसले संक्रमणको फैलावट भारतमा भन्दा नेपालमा तीव्र भएको देखाउँछ ।
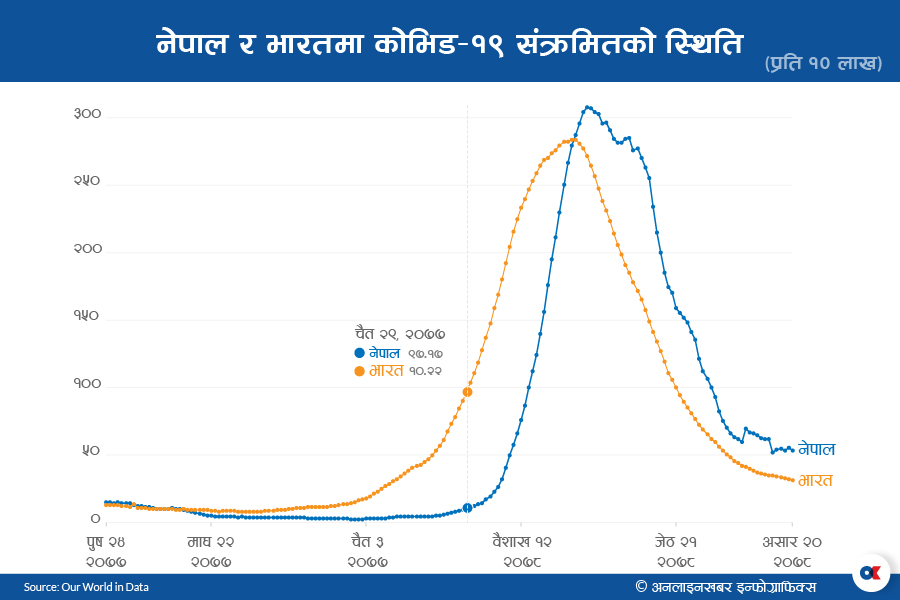
त्यसैगरी भारतमा प्रति १० लाखमा १० केसबाट २८३ हुन ७४ दिन लागेको थियो । तर नेपालमा १० बाट २८३ केस ३० दिनमै पुगेको थियो । यसले नेपालको संक्रमणको फैलावट र नियन्त्रणको असफलतालाई देखाउने विज्ञहरू बताउँछन् ।
स्वास्थ्य तथा जनसंख्या मन्त्रालयको तथ्यांक अनुसार नेपालमा कोरोना संक्रमणको पहिलो लहरको अन्तिमविन्दु फागुनको तेस्रो सातालाई मानिन्छ । फागुन २२ गते कोरोना संक्रमणबाट मृत्यु हुनेको तथ्यांक देशभर शून्य थियो । त्यस दिन ३ हजार ५३५ जनाको पीसीआर परीक्षण गर्दा ४७ जनामा संक्रमण पुष्टि भएको थियो । अर्थात् परीक्षण गराएका मध्ये १.१९ प्रतिशत मात्रै संक्रमित थिए ।
तर विज्ञहरूले भने दोस्रो लहर आउनेतर्फ सचेत गराइरहे । किनकि संक्रमण पूर्ण रूपमा नियन्त्रणमा नआउँदै ५ पुसमा प्रतिनिधिसभा विघटन भएयता पक्ष र विपक्षमा दलहरू सडकमा कसले धेरै कार्यकर्ता र समर्थक उतार्ने अघोषित प्रतिस्पर्धा चलेको थियो । चाडपर्व, यात्रा, पारिवारिक जमघट भइरहेको थियो, जसले सुषुप्त अवस्थामा रहेको संक्रमणलाई समुदायमा फैलाउन मद्दत गरिरह्यो ।
दोस्रो लहरको चपेटामा परेको भारतबाट आउने यात्रुहरूको चेकजाँचमा पनि सरकारले ध्यान दिएन । परिणाम, फागुन तेस्रो साता १.१९ प्रतिशत रहेको संक्रमण दर चैत तेस्रो साता ९.५४ प्रतिशत पुग्यो, जुन सन्निकटमा रहेको संकटको संकेत थियो ।
विश्व स्वास्थ्य संगठन (डब्लुएचओ) का अनुसार जति परीक्षण गरिएको छ, त्यसमा ‘पोजिटिभिटी रेट’ ५ प्रतिशत भन्दा तल हुनुपर्छ । पोजिटिभिटी रेट ३ प्रतिशतभन्दा तल राख्न सकियो भने महामारी नियन्त्रणमा रहेको बुझ्नुपर्छ । संक्रमण बढेपछि चैत अन्तिम साता बल्ल स्वास्थ्य मन्त्रालयले खतराको संकेत देखिएको भन्दै उच्च सतर्कता अपनाउन आग्रह गर्यो । तर स्वयं प्रधानमन्त्री, मन्त्रीहरू सहित सबैजसो दलका नेताहरूले सभा–सम्मेलन, कार्यक्रम गर्न छाडेनन् ।
संक्रमितको संख्या बढेपछि स्वास्थ्य मन्त्रालयले उपत्यकासहित ठूला शहरहरूमा विद्यालय बन्द गर्ने प्रस्ताव कोभिड–१९ संकट व्यवस्थापन केन्द्र (सीसीएमसी) मा पठायो । तर सीसीएमसीका कतिपय सदस्यले फेरि महामारीको त्रास देखाउने भनेर हप्काएर पठाएको स्वास्थ्यका अधिकारीहरू बताउँछन् ।
मन्त्रालयले २ वैशाखमा १४ वटा अति प्रभावित जिल्ला घोषणा गरेर बढी भीडभाड हुने सबै क्षेत्र बन्द र बालबालिकालाई विद्यालय नपठाउन अपील गर्यो । तर स्वास्थ्य मन्त्रालयको त्यो अपीललाई शिक्षा, विज्ञान तथा प्रविधिमन्त्री कृष्णगोपाल श्रेष्ठले सार्वजनिक मञ्चबाटै गिज्याए ।
महामारीले मुलुकलाई छोपिसकेको थियो । सरकारको प्राथमिकता उद्घाटन, शिलान्यासमा थियो । प्रधानमन्त्री केपी शर्मा ओलीले चितवनको माडीमा राखिने राम, सीता, लक्ष्मण र हनुमानको मूर्ति सहितको टोलीलाई ७ वैशाखमा बालुवाटारबाट विदा गरे ।
टोली देवघाटमा बास बसेर भोलिपल्ट चितवन पुग्यो । पर्यटनमन्त्री भानुभक्त ढकाल र वागमती प्रदेशका मुख्यमन्त्री डोरमणि पौडेलको उपस्थितिमा हजारौं मानिस भेला भएर मूर्ति प्रतिस्थापन गरे । ११ वैशाखमा प्रधानमन्त्री ओलीले धरहरा पनि उद्घाटन गरे ।

त्यसबेलासम्म दैनिक संक्रमितको संख्या २५०० बाट उकालो लागिसकेको थियो भने अस्पतालहरूमा गम्भीर प्रकृतिका बिरामी आउन थालेका थिए । यसले सरकार र राजनीतिक दलको प्राथमिकतामा महामारी नियन्त्रण थिएन भन्ने देखाउँछ ।
भारतको संक्रमणबाट पाठ सिक्दै त्यो बेला सरकारले रोकथामका गतिविधि बढाउनुपर्नेमा बेवास्ता गरेको डा. भण्डारी बताउँछन् । ‘भारतमा दोस्रो लहर शुरू हुन थालेको ६० दिनसम्म हामी त सडकमै भयौं, जुन रोकथाम र अस्पतालको व्यवस्थापन गर्नुपर्ने समय थियो’ भण्डारी भन्छन्, ‘भारतको नाजुक अवस्था देख्दादेख्दै न हामीले परीक्षण बढायौं, न त अस्पतालको व्यवस्थापन राम्रो गर्यौं ।’
भारतमा दोस्रो लहर शुरू हुनुअघि मृत्युदर १.४३ प्रतिशत थियो । दोस्रो लहरमा अत्यधिक मानिस संक्रमित भएर केही समय अक्सिजनको हाहाकार हुँदा समेत मृत्युदर १.२५ प्रतिशतमा सीमित छ । तर नेपालमा पहिलो चरणमा १ प्रतिशत रहेको मृत्युदर दोस्रो चरणमा १.७ प्रतिशत पुग्यो, जुन भारतको भन्दा बढी हो ।
दोस्रो लहरमा धेरै क्षति हुनुका कारण
भारत मात्र होइन, विश्वव्यापी तथ्यांकको विश्लेषण गर्दा पनि दोस्रो लहरमा मृत्युदर केही घटेको छ । नेपालमा भने शतप्रतिशत बढेको छ । सरकारी अधिकारीहरू सङ्क्रामक डेल्टा भेरियन्ट (बी. १.६१७.२) फैलिएकाले मानवीय क्षति बढी भएको तर्क गर्छन् । तर यो भेरियल्ट भेटिएको भारतमै नेपालको भन्दा मृत्युदर कम छ ।
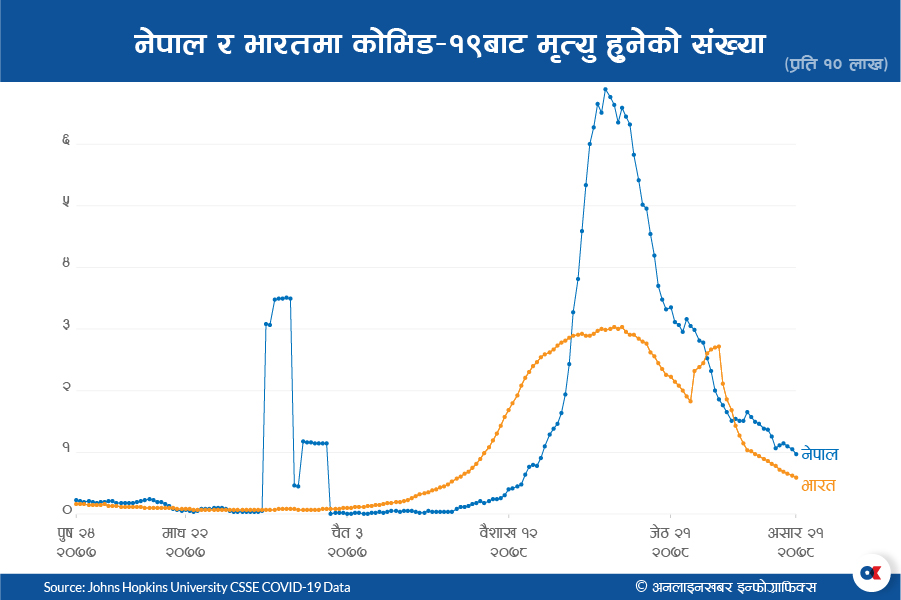
दोस्रो लहरमा धेरै मानवीय क्षति हुनुको मुख्य कारण सरकारको लापरवाही रहेको विज्ञहरू बताउँछन् । भारतमा दोस्रो लहर शुरू भएको दुई महीनासम्म नेपालमा कोरोना सकियो भनेर प्रचार गर्नु नै ठूलो गल्ती भएको विज्ञहरूको भनाइ छ । नारा–जुलूस र सभा–सम्मेलन गर्ने समयमा अस्पतालमा बेड र अक्सिजन व्यवस्थापन गर्न सकेको भए धेरै क्षति नहुने महामारी विज्ञ डा. केदार बराल बताउँछन् ।
महामारी नियन्त्रण गर्ने समय हुँदासम्म स्कूल बन्द गर्न नदिने शिक्षा मन्त्रालय, जात्रा गर्न आदेश जारी गर्ने सर्वोच्च अदालत, हजारौंको भीडको नेतृत्व गर्दै र्याली गर्ने स्वास्थ्य मन्त्रालयको नेतृत्व गरेका तत्कालीन पर्यटनमन्त्री र प्रधानमन्त्रीका गतिविधिको मूल्य जनताले चुकाउनु परेको उनले बताए ।
इपिडिमियोलोजी तथा रोग नियन्त्रण महाशाखाका पूर्व प्रमुख डा. बाबुराम मरासिनी जिम्मेवारी वहन नगर्ने असंवेदनशील नेतृत्वको कारण दोस्रो लहरमा बढी क्षति भएको बताउँछन् । ‘जिम्मेवारी वहन नगर्ने र समन्वय शून्य भएपछि महामारी कसरी नियन्त्रण हुन्छ ?’ डा. मरासिनी प्रश्न गर्छन्, ‘भाइरसको विस्तार रोक्न उदाहरणीय काम गरेको कुनै सार्वजनिक या निजी क्षेत्र छ ? कुनै राजनीतिक दलले महामारीको विस्तार रोक्न केही गरेको छ ?’
हुन पनि दोस्रो लहरको आउट ब्रेक भएको बाँकेमा भारतको दिल्ली झैं अवस्था हुँदा पनि सरकारले ध्यान दिएन । त्यसको केही दिनमा नै काठमाडौं उपत्यकाका साथै बुटबल, धनगढी लगायत ठूला शहरका अस्पतालहरू संक्रमितले भरिए । टेकुस्थित शुक्रराज ट्रपिकल तथा सरुवा रोग अस्पताल, त्रिवि शिक्षण अस्पताल लगायतले अस्पताल प्रांगणमै उपचार गरे । अक्सिजन अभावका कारण थुप्रै अस्पतालले सेवा दिन सकेनन् ।
अस्पतालमा बेड र अक्सिजनको अभाव हुँदा एक लाखभन्दा बढी सक्रिय संक्रमित होम आइसोलेसनमा ‘होल्ड’ भए । बेड र अक्सिजन अभावका कारण अस्पताल भर्ना गर्नुपर्ने धेरै संक्रमित अन्तिम अवस्थामा नपुगेसम्म घरमै बसेको शिक्षण अस्पतालका कोभिड संयोजक डा. सन्तकुमार दास बताउँछन् । अस्पताल ढिलो पुगेकै कारण बचाउन सकिने बिरामीलाई समेत बचाउन नसकिएको उनको भनाइ छ ।
कोभिड–१९ को उपचार गराइरहेका अस्पतालहरूमा भएको मृत्युको तथ्यांक केलाउँदा ८० प्रतिशतभन्दा बढीको अस्पताल पुगेको ३ देखि ५ दिनमा मृत्यु भएको देखिन्छ । ‘बेड र अक्सिजन अभावका कारण अस्पताल ल्याएर पनि बचाउन नसकेका संक्रमित दर्जनौं छन्’ उपत्यकाको कोभिड अस्पतालमा कार्यरत एक चिकित्सक सुनाउँछन्, ‘उपचारको क्रममा अक्सिजन, अन्य औषधि र क्वालिटी केयर नपुगेर ज्यान गुमाएकाहरूको कुनै लेखाजोखा छैन ।’
जीवाणु वैज्ञानिक डा. खड्का पनि अन्य देशहरूले उपचार पद्धतिको विकास र स्वास्थ्य प्रणालीको क्षमता वृद्धि गरेकाले संक्रामक भेरियन्ट फैलिए तापनि ठूलो क्षति बेहोर्नु नपरेको बताउँछन् । नेपालमा भने संख्यात्मक र गुणात्मक रूपमा स्वास्थ्य सेवाको पूर्वतयारी नभएको कारण अक्सिजन र बेडको चरम अभाव भयो, जसले गर्दा दोस्रो लहरमा कोरोना संक्रमणबाट हुने मृत्यु शतप्रतिशत वृद्धि भयो ।
जनस्वास्थ्यविद् डा. वन्त अस्पतालमा बेड, आईसीयू वा भेन्टिलेटर, अक्सिजन जस्ता सुविधा नपाएर संक्रमितको ज्यान जानु सरकारको नालायकीपन भएको बताउँछन् ।
पहिलो लहर आउँदा कोरोनाभाइरसबारे धेरै जानकारी थिएन, जनशक्ति र पूर्वाधारको तयारीका लागि पर्याप्त समय भएन भन्न सकिएला । तर दोस्रो लहर आउँदा भाइरसबारे धेरै कुरा थाहा भइसकेको थियो भने तयारीका लागि समय थियो ।
त्यस्तो अवस्थामा अस्पतालमा बेड, अक्सिजन जस्ता सुविधा नपाएर संक्रमितले ज्यान गुमाउनुलाई राज्यले गरेको अपराधको संज्ञा दिन्छन् उनी । ‘महामारी विरुद्ध लड्न तयारी गर्ने पर्याप्त समय हुँदाहुँदै केही नगरेकाले दोस्रो लहरमा धेरैको मृत्यु भयो, यो राज्यको तर्फबाट भएको अपराध नै हो’ डा. वन्त भन्छन् ।

हुन पनि दोस्रो लहरको सामना गर्न सरकारी तयारी यति कमजोर थियो कि केन्द्रीय र क्षेत्रीय, जिल्ला र प्रतिष्ठानलाई क्रमशः १००, ५० र २५ एचडीयू बेड बनाउन प्रति बेड २० लाखको दरले बजेट छुट्याएर पनि काम भएको थिएन ।
‘रिस्क कम्युनिकेशन’को अभाव अर्को कारण बन्यो । प्रधानमन्त्रीको तहबाट अम्बाको पात खाएर कोरोना निको पार्ने अभिव्यक्ति आयो । यसले आम मानिसमा कोरोना केही होइन भन्ने बुझाइ मात्र बनेन, महामारी विरुद्ध लड्न तयारी गर्ने निकायहरू पनि प्रभावित भए ।
‘रिस्क कम्युनिकेशन गर्न नसक्दा पनि कोरोना केही होइन भन्ने सन्देश गयो’ पपुलेसन हेल्थका वैज्ञानिक डा. भण्डारी भन्छन्, ‘हामीकहाँ फैलिएको भाइरस आफैंमा संक्रामक थियो, हामीले रोकथामको प्रयास नै नगर्दा भाइरसलाई छिटो विस्तार हुने अवसर मिल्यो ।’
दोस्रो लहरको बेला राज्यले उपचार विधि वैज्ञानिक बनाउने र एकरूपता ल्याउने कदम नचालेका कारण रेम्डिसिभिर, प्लाज्माथेरापी आदिको गलत प्रयोग पनि भएको डा. खड्का बताउँछन् । अमेरिकाको फूड एण्ड ड्रग एडमिनिष्ट्रेशन जस्ता संस्थाले अति सरल रूपमा उपलब्ध प्रमाणित वैज्ञानिक विधिहरू उपलब्ध गराउँदा पनि त्यसलाई चिकित्सकसम्म पुर्याउन नसक्दा गलत उपचार भएको उनको भनाइ छ ।
यस्ता क्लिनिकल काममा सरकारी निकाय, मेडिकल काउन्सिल, विश्वविद्यालय संस्थाहरू समेत नाकाम रहेको उनको दाबी छ । ‘अस्पतालहरूमा गलत औषधि र उपचार विधि प्रयोग भए, होम आइसोलेसनमा बस्नेहरूले सही काउन्सिलिङ पाएनन् र, जसको मूल्य आम जनताले चुकाउनु पर्यो’, डा. खड्का भन्छन् ।
कोभिड अस्पतालहरूको अनुगमन गरेका स्वास्थ्य मन्त्रालयका एक अधिकारी पनि दोस्रो लहरमा मानवीय क्षति धेरै हुनुको तीन वटा कारण देखिएको बताउँछन् । उनका अनुसार अक्सिजन अभाव, सिकिस्त बिरामीले बेड नपाउनु र भर्ना भएका संक्रमितले पर्याप्त उपचार नपाउनु नै मृत्यु बढ्नुको मुख्य कारण हो ।
मन्त्रालयका सहप्रवक्ता डा. समीर अधिकारीका अनुसार दोस्रो लहर पिकमा पुग्दा भएको संक्रिय संक्रमितको संख्या, स्वास्थ्य प्रणालीको क्षमताभन्दा चार गुणा बढी भएको थियो ।
स्वास्थ्य सचिव लक्ष्मण अर्याल पनि समयमै महामारी रोकथाम र पूर्वाधार व्यवस्थापन गर्न चुक्दा क्षति बढेको स्वीकार गर्छन् । ‘महामारी नियन्त्रणको अन्य विधि नअपनाई हामीले उपचारात्मक सेवामा मात्र भर पर्यौं, तर, स्वास्थ्य प्रणालीले थेग्न नसक्ने गरी संक्रमण बढेर यो अवस्था आयो’, सचिव अर्याल भन्छन् ।
महामारीको विश्लेषणमा चुक
यो सबै अवस्था आउनुका पछाडि एउटा प्रमुख कारण हो, महामारीको रिपोर्टिङ तथा तथ्यांक संकलन गरेर विश्लेषण गर्न चुक्नु । जब विश्लेषणमै त्रुटि भयो तब योजना पनि सही बनेन । ‘वैज्ञानिक ढंगले तथ्य विश्लेषण गरेर योजना बनाउन नसकेको कारण पनि क्षति भयो’ महामारीविज्ञ डा. केदार बराल भन्छन्, ‘सही योजना बनाएर काम गरेको भए यति ठूलो क्षति भोग्नुपर्ने थिएन ।’
डा. खड्काका अनुसार अप्रिल १ पहिले नेपालमा भएका अधिकांश परीक्षण वैदेशिक रोजगारी/हवाई यात्रामा जाने व्यक्तिको भयो, जो परीक्षण गर्नु केही समय अघिदेखि संक्रमित नभइयोस् भनेर सतर्क थिए । जोगिएर बसेकाको परीक्षण भएकाले सम्भावित संक्रमितको लेखाजोखा भएन । त्यो बेला छिमेकी भारतमा कोभिड–१९ ले पारेको तहसनहसबाट नेपालले सिक्नुपर्थ्यो, सिकेन ।
तीन तहको सरकारबीच समन्वयको अभाव रह्यो । स्मार्ट लकडाउन भन्दै भीड बढ्ने गरी पसल, संस्थान सीमित समय खोल्नु र जोर–बिजोर यातायात चलाउनु, अकस्मात् निषेधाज्ञा घोषणा गरेर अनुगमनकारी परीक्षण नगर्नु जस्ता गतिविधि समन्वय अभावको उदाहरण भएको विज्ञहरू बताउँछन् ।
मन्त्रालयका अधिकारीहरू पनि दोस्रो लहरको महामारीको शुरुआतमै राज्यका सबै निकायबीच समन्वय हुन नसक्दा भयावह अवस्था आएको स्वीकार गर्छन् ।
खतरा अझै टरेको छैन
दोस्रो लहर पिकमा पुग्दा दैनिक संक्रमितको संख्या ९ हजार नाघेको थियो भने संक्रमण दर झण्डै ४५ प्रतिशत पुगेको थियो । झण्डै दुई महीना लकडाउन गर्दा संक्रमण दर दुई हजारभन्दा तल आयो भने संक्रमण दर २० भन्दा कम पुग्यो ।
झण्डै दुई महीना लामो निषेधाज्ञा गर्दा पनि संक्रमण दर २० प्रतिशत रहनु सन्तोषजनक होइन । परीक्षणको अभाव, जनस्वास्थ्यका मापदण्ड पालना नगर्नु र एकैपटक दुई भेरियन्टको संक्रमण फैलिएका कारण संक्रमणदर सोचेअनुरूप नघटेको संक्रामक रोग विशेषज्ञ डा. अनुप सुवेदी बताउँछन् ।
तर उपत्यका सहित देशभर निषेधाज्ञा खुकुलो भएको छ । सार्वजनिक सवारी सञ्चालनमा आएको छ । यससँगै संक्रमितको संख्या थोरै बढेको छ भने संक्रमण दर २२/२३ प्रतिशत पुगेको छ । मंगलबार थप २६३४ जना संक्रमित भेटिएका छन् ।
अहिले पनि जोखिम कायमै रहेकाले जनस्वास्थ्यका मापदण्ड पालना गर्नुका साथै परीक्षण बढाउनुपर्ने जनस्वास्थ्य विज्ञहरू बताउँछन् । पछिल्लो समय देखिएको डेल्टा प्लस भेरियन्ट अझ संक्रामक भएकाले पनि सतर्क हुनुपर्ने उनीहरू बताउँछन् ।
‘तेस्रो लहरमा पुरानो गल्ती दोहोर्याउनु हुन्न’
नेपालमा दोस्रो लहर अझै कायमै छ । छिमेकी मुलुक भारतमा आगामी अक्टोबरमा तेस्रो लहर आउने चेतावनी विज्ञहरूले दिएका छन् । नेपालमा पनि बहुसंख्यकलाई खोप दिन बाँकी रहेका कारण तेस्रो लहरको जोखिम कायमै छ । समुदायमा संक्रमण शून्यमा नपुग्दासम्म महामारी फैलिने र नयाँ–नयाँ भेरियन्ट आउने सम्भावना रहेको जीवाणु वैज्ञानिक डा. खड्का बताउँछन् ।
समुदायमा संक्रमण भए/नभएको थाहा पाउन समय–समयमा समुदायस्तरमा परीक्षण गर्नुपर्ने उनी बताउँछन् । ‘समुदायमा संक्रमण हुँदा भाइरस म्युटेन्ट हुने सम्भावना ज्यादा हुने भएकाले नयाँ भेरियन्टले सताउने खतरा सधैं रहन्छ, त्यसैले भाइरसलाई निमिट्यान्न पार्ने राज्यको प्राथमिकता हुनुपर्छ’, खड्का भन्छन् ।
नाकामा निगरानी, संस्थागत आइसोलेसन र उपलब्ध तथ्यांकलाई विश्लेषण गरेर योजना बनाएर कार्यान्वयन गर्न सके नयाँ–नयाँ भेरियन्टसँग लड्न गाह्रो नहुने विज्ञहरू बताउँछन् । रोकथामको प्रयास व्यापक गर्न सके उपचारात्मक सेवामा जानै नपर्ने महामारीविज्ञ डा. बराल बताउँछन् । ‘सही समयमा तथ्यांकको विश्लेषण गरेर रोकथामको प्रयास गर्ने हो भने धेरै ठूलो क्षति भोग्नै पर्दैन’ उनी भन्छन् ।
यसका साथै पूर्वाधार र जनशक्तिमा पनि पर्याप्त काम गर्नुपर्ने संक्रामक रोग विशेषज्ञ डा. जनक कोइराला बताउँछन् । ‘अक्सिजन, बेड र जनशक्ति अभावका कारण दोस्रो लहरमा बचाउन सकिने धेरैको मृत्यु भयो’ उनले भने, ‘अब तेस्रो लहरमा त्यस्तो गल्ती दोहोर्याउनुहुन्न । अहिलेदेखि नै तयारी गर्नुपर्छ ।’
शुक्रराज ट्रपिकल तथा सरुवा रोग अस्पतालमा कार्यरत डा. पुनका अनुसार दोस्रो लहरमा सिकिस्त भएर आएका ९० प्रतिशत संक्रमितले खोप नलगाएको पाइएको थियो । एक डोज मात्र खोप पाउनेहरू अस्पताल भर्ना भए पनि सिकिस्त नभएको भन्दै डा. पुन भन्छन्, ‘खोपले क्षति धेरै कम गर्ने देखिन्छ ।’
सम्भावित तेस्रो लहरमा क्षति कम गर्न खोप अभियान सफल पार्न लाग्नुपर्ने डा. पुन बताउँछन् । भन्छन्, ‘संक्रमण शून्यमा पुग्न समय लाग्ने भएकाले अहिलेसम्म संक्रमण नभएका र खोप नपाएकाहरू जोखिममै छन् । तेस्रो लहरबाट बचाउन खोप उपलब्ध गराउन राज्यले ध्यान दिनुपर्छ ।’













%20-%20Copy%20-%20Copy.jpg)





























प्रतिक्रिया 4