News Summary
Generated by OK AI. Editorially reviewed.- वीरगञ्जस्थित नारायणी अस्पतालको आईसीयूमा ६ जना हैजा संक्रमित बिरामी मृत्युसँग संघर्ष गरिरहेका छन् र तीनजनाले डायलाइसिस गराइरहेका छन्।
- हैजा संक्रमणले शरीरमा पानीको कमी हुँदा मिर्गौलामा समस्या देखिएको छ र डायलाइसिसले मिर्गौलाको सामान्य अवस्था फर्किन सक्ने आशा छ।
- हैजा संक्रमणको स्रोत पत्ता नलाग्नुको कारण क्लोरिन प्रयोगले पानीमा जीवाणु नदेखिनु हो र संक्रमित बिरामीको संख्या हाल घट्दै गएको छ।
१८ भदौ, काठमाडौं । हैजा सुन्नासाथ धेरैलाई लाग्न सक्छ, यो सामान्य झाडापखाला हो । तर हैजा कति जटिल रोग हो भन्ने कुरा अस्पतालमा भर्ना भएका बिरामीको अवस्थाले स्पष्ट पार्छ ।
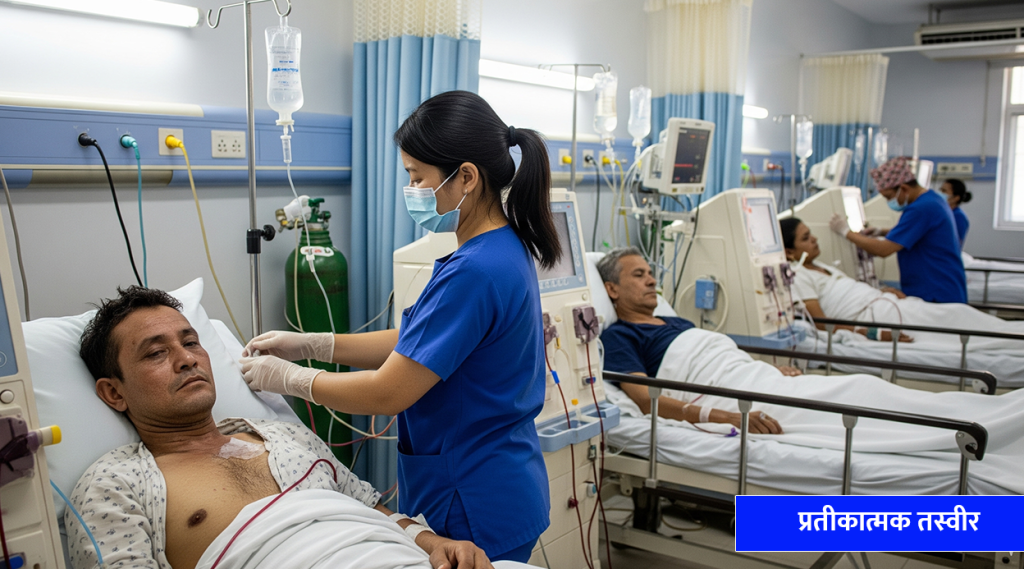
वीरगञ्जस्थित नारायणी अस्पतालको आईसीयूमा उपचाररत ६ जना बिरामीले यतिबेला मृत्युसँग संघर्ष गरिरहेका छन् । तीमध्ये तीनजनाको निरन्तर डायलाइसिस गर्नुपरेको छ । यसको कारण हो- हैजाले निम्त्याएको गम्भीर जटिलता ।
झाडापखाला लागेर अस्पताल भर्ना भएका ४० र ५० वर्षीय पुरुष र ३५ वर्षीय महिलाको मिर्गौलाले काम गर्न छोडेर डायलाइसिस गराइरहेका छन् ।
तीनैजना बिरामीको शरीरमा युरिया र क्रियाटिनिनको मात्रा अस्वाभाविक रूपमा बढेको थियो । पिसाब बन्द जस्तै भएको थियो । जीवन जोगाउन तत्काल डायलाइसिस सुरु गर्नुपर्यो ।
अस्पतालका प्रवक्ता तथा उपचारमा संलग्न चिकित्सक उदयनारायण सिंहका अनुसार हैजाले जटिलता निम्त्याउँदा शरीरमा पानीको मात्रा कम (डिहाइड्रेसन) भएपछि मिर्गौलामा समस्या देखिएको हो ।
डा. सिंह भन्छन्, ‘हैजा संक्रमितमा सिभियर डिहाइड्रेसन हुँदा शरीरमा पानीको कमी हुन्छ । जसका कारण मिर्गौलामा जानुपर्ने रगत कम हुन्छ र मिर्गौला फेल हुन्छ । यसलाई हामी एक्युट किड्नी इन्जुरी भन्छौं ।’
चिकित्सकका अनुसार मिर्गौला दुई तरिकाले फेल हुन्छ । एक, तत्कालीन असरका कारण । दोस्रो, दीर्घकालीन असरले । अहिले हैजाका बिरामीको मिर्गौला फेल हुनुको कारण तत्कालीन असरले हो । जुन केही समयको डायलाइसिसपछि मिर्गौलाले पहिलेको अवस्थामा काम गर्नसक्छ ।
मिर्गौला फेल भएपछि शरीरमा युरिया र क्रिएटिनिन बढ्ने र मिर्गौलाले पिसाब कम गर्ने वा बन्द पनि हुने अवस्था आउँछ । यस्तो अवस्थामा ज्यान बचाउनका लागि डायलाइसिस गर्नुपर्ने हुन्छ ।
डा. सिंहका अनुसार तीनपल्ट डायलाइसिस गरेपछि भने उनीहरूको शरीरले विस्तारै प्रतिक्रिया जनाउन थालेको छ । थोरै-थोरै पिसाब आउन थालेको छ ।
विज्ञका अनुसार हैजाबाट बचेर निको हुने अधिकांशलाई दीर्घकालीन असर भने हुँदैन । तर मिर्गौलामा एकपटक गम्भीर क्षति गर्दा कहिँलेकाहीँ जटिलता निम्त्याउन सक्छ ।
डा. सिंह भन्छन्, ‘अहिलेसम्मको संकेत हेर्दा डाइलाइसिस गराएका मानिसको मिर्गौला फेरि सामान्यतर्फ फर्किन सक्छ भन्ने आशा छ । त्यसका लागि अझै केही दिन पर्खिनुपर्छ ।’
हैजाबाट निको हुने धेरैलाई शारीरिक असरसँगै मानसिक असर लामो समय रहन्छ । आईसीयूमा भर्ना भएका वा मृत्यु नजिक पुगेका बिरामीले साइकोलोजिकल तनाव भोग्नुपर्ने सम्भावना बढी हुन्छ । जसका कारण शरीरमा दीर्घकालीन असर नदेखिए पनि एक प्रकारको मानसिक तनाव रहिरहन सक्छ ।
हैजासँग जोडिएका मृत्युबारे विवाद
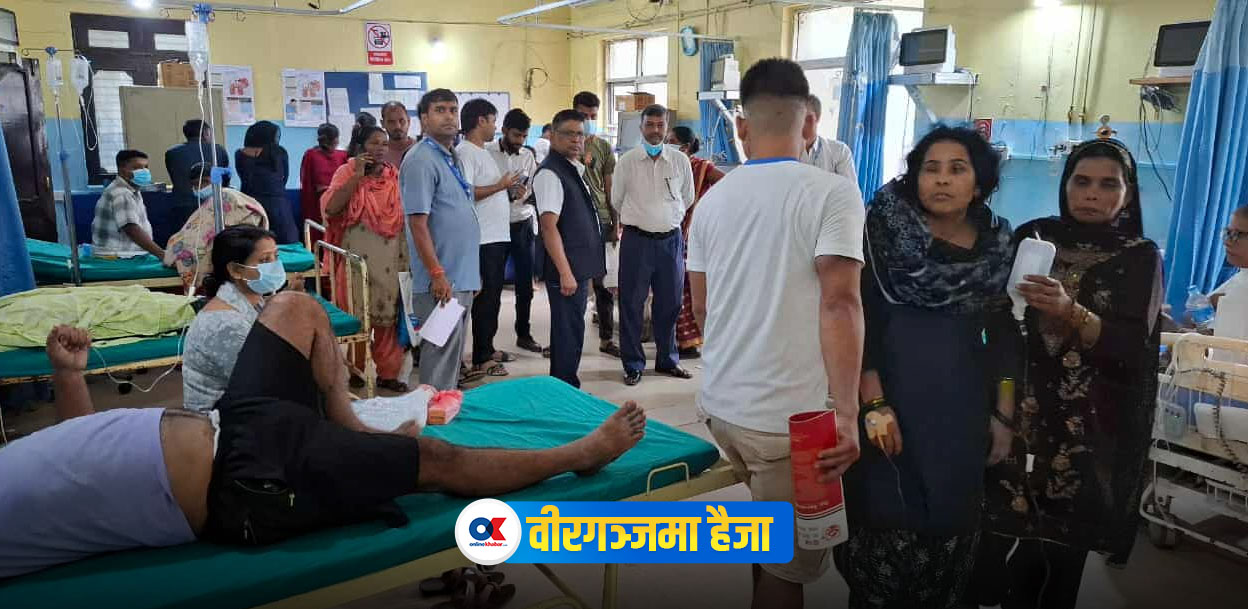
नारायणी अस्पतालमा अत्यधिक झाडापखलाको कारण दुईजनाको मृत्यु भइसकेको छ ।
हैजासँग जोडिएका मृत्युबारे अझै विवाद छ । दुईजनाको मृत्यु पखाला र डिहाइड्रेसनका कारण भएको हो, तर दुवैलाई हैजा भनेर सरकारले पुष्टि गरेको छैन । यद्यपि, उपचारमा संलग्न चिकित्सक भने हैजाको कारणले मृत्यु भएको हुनसक्ने संकेत गर्छन् ।
डा. सिंहका अनुसार ६ भदौमा एक व्यक्तिको अस्पताल आइपुग्दा नै मृत्यु भइसकेको थियो । तर लक्षण हैजासँग मिल्दोजिल्दो नै थियो ।
मृत्यु हुने ती व्यक्ति हैजा प्रकोप फैलिएको ठाँउबाट नै आएका थिए । ‘सामान्यतया अन्य रोगका कारण एक दिनको झाडापखालाले मानिसको मृत्यु हुँदैन । तर हैजा संक्रमणले शरीरमा अत्यधिक पानीको कमीको कारण मृत्यु हुनसक्छ,’ डा. सिंह भन्छन् ।
अर्को व्यक्तिको अस्पतालको उपचारको क्रममा मृत्यु भएको थियो । ती व्यक्तिमा पनि झाडापखालाको लक्षण थियो । अस्पतालले गरेको हैजा परीक्षणमा आरडीटी नेगेटिभ देखियो । विज्ञका अनुसार कहिँलेकाहीँ आरडीटीले सही नतिजा नदिन पनि सक्छ । जसका लागि कल्चर परीक्षण गर्न आवश्यक हुन्छ ।
‘झाडापखलाका कारण दुवैजनाको ज्यान लियो । तर ठ्याक्कै हैजाकै कारणले मृत्यु भएको भन्न सकिएन,’ डा. सिंहले थपे ।
शुक्रबार प्रतिनिधिसभा बैठकमा प्रधानमन्त्री केपी शर्मा ओलीले हैजाबाट वीरगञ्जमा ३ जनाको मृत्यु भएको जानकारी दिएका थिए ।
तर, स्वास्थ्य मन्त्रालयका प्रवक्ता डा. प्रकाश बुढाथोकी भने हैजाकै कारण मृत्यु नभएको दाबी गर्छन् ।
‘एकजनाको घरमा मृत्यु भएको थियो । सरकारी र निजी अस्पतालमा एक-एकजनाको मृत्यु भएको जानकारी प्राप्त भएको छ । तर उनीहरूको हैजाको कारण मृत्यु भएको पुष्टि भएको छैन,’ डा. बुढाथोकीले भने ।
यस विषयमा मन्त्रालयबाट थप अध्ययन भइरहेको उनले बताए ।
जनस्वास्थ्य विज्ञ डा. बाबुराम मरासिनी हैजा संक्रमितको मृत्यु भएको विषयलाई लुकाउन खोजेको अनुमान गर्छन् ।
‘बिरामीमा संक्रमण पुष्टि भइसकेको छ । प्रधानमन्त्रीले समेत बोलिसक्नुभएको छ । उहाँलाई केही सूचना नभई त बोल्नुभएन होला नि,’ डा. मरासिनीले भने ।
‘पर्साका पनि खानेपानी लगायतका अन्य मन्त्री छन् । यस्तो अवस्था आउँदा आम नागरिकले प्रश्न उठाउन सक्छन् भनेर मृत्युको विषयलाई छलछाम गरिएको हो,’ डा. मरासिनी भन्छन् ।

दुई हप्तासम्म पनि संक्रमणको स्रोत पत्ता लागेन
हैजाबाट वीरगञ्ज महानगरपालिका-१२, १३ बढी प्रभावित छ । तर संक्रमण कहाँबाट फैलियो भन्ने दुई साता बित्तिसक्दा पनि पत्ता लाग्न सकेको छैन ।
खानेपानी पाइपमा ढलको दूषित पानी मिसिँदा हैजा फैलिएको आशंका विज्ञहरूले गरेका छन् ।
नारायणी अस्पतालमा हैजाको लक्षण लिएर आएका सयभन्दा बढी बिरामीले सरकारी खानेपानी संस्थाको पानी पिएको बताएका छन् ।
अस्पतालका उपचारमा संलग्न एक वरिष्ठ चिकित्सक भन्छन्, ‘खानेपानीको पाइपलाइनमा नालाको पानी मिसिएर संक्रमण फैलिएको देखिन्छ ।’
वडा १२, १३ वडामा सरकारी खानेपानी दुई किलोमिटर माथिबाट आउने गर्छ । ट्ंयाकी भएको पानी जमिनमुनिको पाइपबाट आउने गरेको छ । त्योसँगै ढलको पाइप जोडिएको छ ।
विश्व स्वास्थ्य संगठन (डब्लूएचओ) का विज्ञहरूले गरेको पनि ढल र खानेपानी एकै ठाउँमा भएकाले बीचमा कतैबाट पाइप फुटेर हैजा फैलिएको आंशका गरेका छन् ।

किन स्रोत पत्ता लागेन ?
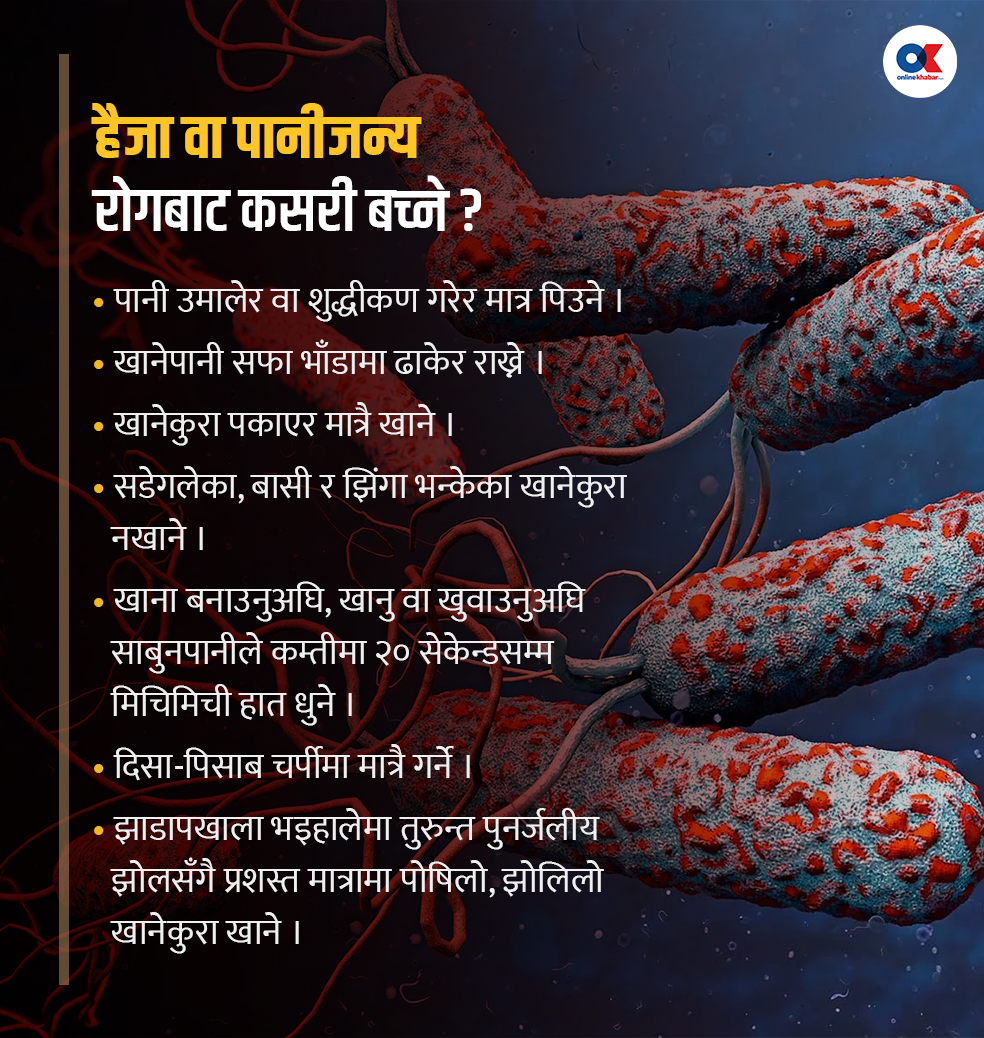
यसको जवाफ सरल छ । हैजा फैलिन थालेपछि स्थानीय सरकारले पानी स्रोत भएको सबै ठाँउमा शुद्धीकरण गर्ने क्लोरिनको प्रयोग गर्यो । जसको कारण हैजाका जीवाणु नष्ट भए । पछि परीक्षण गर्दा पानीमा हैजा पुष्टि भएन ।
स्वास्थ्यमन्त्री प्रदीप पौडेलले क्लोरिन प्रयोग गरिएका कारण हैजा फैलिएको ठाउँ पुष्टि हुन नसकेको बताए ।
‘खानेपानीको ट्यांकीमा पनि क्लोरिन, घरघरमा भएको ट्यांकीमा पनि क्लोरिनको प्रयोग गरिएको छ,’ मन्त्री पौडेलले भने, ‘जसका कारण ढलको मिसावटको कारणले हो कि होइन पत्ता लगाउन गाह्रो भयो ।’
क्लोरिन प्रयोग गरिएको पानीमा भिब्रियो कलेरा (हैजाका जीवाणु) को वृद्धि सम्भव छैन । ‘सफा पानी वा क्लोरिनले उपचार गरिएको पानीमा भिब्रियो कलेरा देखिनै सक्दैन,’ मरासिनी भन्छन्, ‘अहिले सबैतिर क्लोरिन हालेको पानी छ । क्लोरिनले हैजाको जीवाणु सबै मारिदिन्छ र देखिँदैन ।’
मरासिनीका अनुसार क्लोरिन नहाली पानीको नुमना लिएको भए कहाँबाट फैलिएको छ भन्ने कुरा सहज रूपमा पत्ता लगाउन सकिन्थ्यो ।
पानीको मुल स्रोतमा भएको प्रदूषण र त्यसको दीर्घकालीन समाधानमा भने अझै पनि चुनौती रहेको उनको भनाइ छ ।
पानीको स्रोतमा नै समस्या पहिचान गरी समाधान नगरेसम्म जोखिम यथावत् डा. मरासिनी बताउँछन् । अहिलेको अवस्थामा, प्रदूषित पानीको विकल्प नभएका क्षेत्रहरूमा नागरिकहरू सोही पानी प्रयोग गर्न बाध्य छन् । यसले भविष्यमा पानीजन्य रोगहरूको संक्रमण पुनः फैलिन सक्ने जोखिम बढाएको छ ।
‘पानीको मुहानमा रहेको प्रदूषणको स्रोत पहिचान गरी त्यसलाई नियन्त्रण नगर्दा क्लोरिन प्रयोग बन्द हुने बित्तिकै वा केही समयपछि फेरि पनि पानीजन्य रोगहरूको जोखिम बढ्छ,’ डा. मरासिनी भन्छन् ।
पछिल्ला दिनमा केही दिनमा अस्पतालमा आउने बिरामी विस्तारै घटेका छन् । डा. सिंहका अनुसार नारायणी अस्पतालमा एकैदिन ५० भन्दा बढी बिरामी आउँथे । तीमध्ये धेरैलाई भर्ना गरेर बोतलको पानी चढाउनुपर्ने अवस्था हुन्थ्यो । तर पछिल्ला तीन दिनमा दैनिक बिरामीको संख्या आधा घटेर करिब ३० को हाराहारीमा पुगेको छ । अधिकांशलाई केही घण्टा उपचारपछि डिस्चार्ज गर्न सकिने अवस्था आएको छ ।
पछिल्लो तथ्यांक अनुसार वीरगञ्जका २१ वटा अस्पतालमा ८४ जना हैजाका बिरामीहरूको उपचार भइरहेको छ । जसमध्ये १४ जना आईसीयू र २ जना एचडीयूमा उपचाररत छन् । हालसम्म झाडापखला र हैजाको लक्षण लिएर झन्डै एक हजार जना बिरामी अस्पताल पुगेका छन् ।
‘अब प्रकोप न्यून हुँदै गएको छ । दुई-तीन दिनमै सामान्य अवस्थामा फर्किन्छ भन्ने अपेक्षा छ,’ डा. सिंह भन्छन् ।











.jpg)
.jpg)
.jpg)























प्रतिक्रिया 4